La CBT-E
(terapia cognitivo-comportamentale potenziata) si basa sulla teoria cognitivo
comportamentale transdiagnostica dei disturbi dell’alimentazione. Cognitivo comportamentale
significa che la teoria analizza principalmente i processi cognitivi e i
comportamenti implicati nel mantenimento dei disturbi dell’alimentazione.
Transdiagnostica
significa che la teoria è applicabile con minime modifiche a tutte le categorie
diagnostiche dei disturbi dell’alimentazione.
Mentre le
persone si valutano generalmente in base alla percezione delle loro prestazioni
in una varietà di domini della loro vita (per esempio, relazioni
interpersonali, scuola, lavoro, sport, abilità intellettuali e genitoriali,
ecc.), quelle affette da disturbi dell’alimentazione si valutano in modo
esclusivo o predominante in base al controllo che riescono a esercitare sul
peso o sulla forma del corpo o sull’alimentazione.
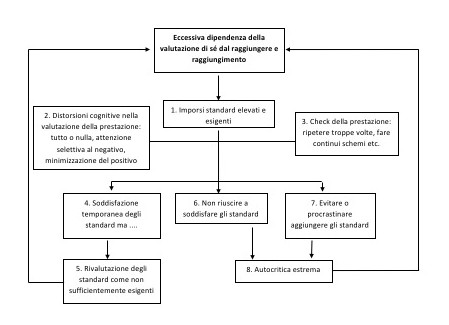
L’eccessiva
valutazione del peso e della forma del corpo è considerata la psicopatologia
specifica e centrale, perché da essa derivano direttamente o indirettamente le
principali caratteristiche cliniche dei disturbi dell’alimentazione.
Essa va
distinta dall’”insoddisfazione corporea”, cosa che è di comune riscontro nelle
persone occidentali, ma non rappresenta nella maggior parte dei casi un
problema clinico.
Gli individui
che si giudicano prevalentemente in conformità a un singolo dominio rischiano
il crollo del loro intero sistema di autovalutazione quando le cose non vanno
bene all’interno dello stesso (per esempio quando non riescono a perdere peso o
aumentano di peso).
L’impegno
prioritario dedicato a controllare il peso e la forma del corpo marginalizza
inevitabilmente altre aree importanti della vita (per esempio la prestazione scolastica o
lavorativa e le relazioni), che di
solito contribuiscono allo sviluppo di un sistema di autovalutazione
funzionale, stabile e ben bilanciato.
L’unico
comportamento non legato direttamente all’eccessiva valutazione del peso, della
forma del corpo e del controllo dell’alimentazione è l’episodio bulimico.
Le varie manifestazioni
cliniche dei disturbi dell’ALIMENTAZIONE, a loro volta, mantengono in uno stato
di continua attivazione lo schema di autovalutazione disfunzionale e, insieme
ad esso, costituiscono i cosiddetti fattori di mantenimento specifici (perché sono
presenti solo nei disturbi dell’alimentazione).
La CBT-E
La CBT-E usa
in modo flessibile strategie e procedure terapeutiche in sequenza per
affrontare la psicopatologia individuale del paziente. Il paziente è
incoraggiato a diventare un attivo partecipante nel processo di cura e a vedere
il trattamento come priorità. La CBT-E adotta una varietà di procedure
generiche cognitive e comportamentali, ma favorisce l’uso di cambiamenti
strategici nel comportamento per ottenere dei cambiamenti cognitivi.
Con i
pazienti che non sono significativamente sottopeso, la CBT-E generalmente
prevede un appuntamento iniziale per la valutazione diagnostica seguito da 20
sedute di 50 minuti da svolgersi in 20 settimane. Nella fase 1, che dura 4
settimane, il trattamento prevede due sedute alla settimana ed è focalizzato
per raggiungere una comprensione condivisa del disturbo dell’alimentazione del
paziente e dei processi che appaiono mantenerlo.
Nella fase
due le sedute sono effettuate a cadenza settimanale. In questa fase della
CBT-E, che dura una o due sedute, sono rivisti in dettaglio i progressi effettuati
nelle prime 4 settimane e viene progettata la fase 3 in cui le sedute sono
focalizzate sui processi centrali che stanno mantenendo la psicopatologia del
disturbo dell’alimentazione del paziente. Con alcuni pazienti possono essere
affrontati anche alcuni meccanismi di mantenimento aggiuntivi, come il
perfezionismo clinico, la bassa autostima nucleare e le difficoltà
interpersonali.
Verso la
fine della fase 3 e nella fase 4 sono implementate procedure per minimizzare il
rischio di ricaduta a breve e a lungo termine.






















